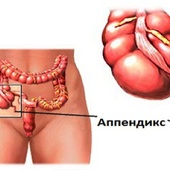
Заболевание аппендикса (червеобразного отростка слепой кишки) воспалительного характера носит название аппендицит (эпитифлит, вермикулит).
ИНТЕРЕСНЫЙ ФАКТ
1. Из-за того, что аппендикс часто отличается различным расположением относительно слепой кишки, клинические проявления заболевания могут иметь атипичный характер, симулируя патологии других органов. Так, отросток в 40-50% случаев имеет нисходящее расположение, при этом у мужчин располагается выше, чем у женщин, а у детей сама слепая кишка оказывается локализована выше, чем у взрослых. На сроках беременности после 4-го месяца отмечается смещение слепой кишки кверху, в результате чего она может достигать правого подреберья. 2. Для острого аппендицита известно описание более чем 100 симптомов. Однако на практике используется у взрослых порядка 5-7 признаков и 3-4 –у детей.
ВИДЫ аппендицита
симптомы:
- боль менее выражена в связи с гибелью нервных окончаний;
- пальпаторно – симптомы раздражения брюшины (напряженность мышц и пр.);
- ухудшение общего состояния;
- бледность слизистых, кожи;
- тахикардия;
- снижение температуры;
- эйфория;
- резкий упадок сил.
симптомы:
- тупая, нарастающая боль в эпигастрии (проекция желудка) или перемещающаяся по всему животу, возникает преимущественно ночью;
- симптом Волковича –Кохера – локализация боли спустя 2-4 часа в месте нахождения отростка (чаще в подвздошной области справа);
- подташнивание, однократная рвота;
- сухость слизистой ротовой полости;
- позывы к дефекации при отсутствии стула;
- учащение мочеиспускания при атипичном расположении аппендикса (возможный признак);
- температура – до 37,5 градусов;
- общее состояние – не нарушено.
симптомы:
- выраженные, чаще пульсирующие боли, отмечаемые пациентами строго в месте нахождения аппендикса;
- при прощупывании – напряжение, болезненность тканей подвздошной области справа;
- симптом Блюмберга – боль резко возрастает при быстром отнятии руки врача после постепенного надавливания;
- Симптом Воскресенского («скольжения» или «рубашки») – боли в подвздошной области справа усиливаются при быстром проведении ладонью через натянутую простынь, рубашку;
- симптом "кашлевого толчка" (иногда) ‑ при кашле боль справа усиливается;
- пальпаторно (из-за сильной болезненности редко проводят) у неполных больных определяется сам отросток, напоминающий утолщенный валик;
- температура – до 38 градусов;
- нарушение общего состояния;
- тахикардия (учащение сердцебиения).
Эмпиема (гнойное расплавление)
симптомы:
- значительная боль в правой подвздошной области;
- многократная рвота;
- симптомы раздражения брюшины резко выражены;
- вздутие живота;
- ослабление перистальтики;
- признаки эндотоксикоза (слабость, потливость, тахикардия и иные).
По клиническим проявлениям принято различать острый и хронический (подострый, редкая форма) аппендицит.
Форма аппендицита по характеру воспаления бывает:
- Катаральной (нет гноя);
- Флегмонозной (гной в просвете);
- Гангренозной (участки омертвения на стенках аппендикса);
- Перфоративной (дефекты в стенке аппендикса);
- Эмпиема (гнойное расплавление) червеобразного отростка.
Возможно как самостоятельное развитие каждой формы патологии, так и их переход друг в друга.
Для типично протекающего процесса воспаления время сохранения катаральной формы составляет от начала болезни порядка 6-12 часов, спустя 12-24 часа развивается флегмонозная форма.
Также при оценке состояния больного выделяют простую и деструктивную форму заболевания. Кроме того, при постепенном исчезновении симптомов болезни может быть диагностирована аппендикулярная колика.
Заподозрить воспаление аппендикса можно по следующим проявлениям:
- боль в животе (локализация и выраженность зависит от формы аппендицита);
- отказ от еды (резко пропадает аппетит, холодное питье может усилить болевые ощущения);
- температура;
- тошнота;
- возможна однократная рвота (следует после появления болей, как рефлекторная реакция);
- кратковременный понос (иногда);
- учащенное мочеиспускание (иногда).
Для всех форм отмечаются симптомы:
- Ровзинга – если надавить на нисходящую часть ободочной кишки и сдавить область сигмовидной, появится болезненность в подвздошной области справа;
- Ситковского – боль в подвздошной области справа при попытке лечь на левую сторону;
- Бартомье – Михельсона – усиление боли при пальпации подвздошной области справа, если больной лежит на левом боку.
При атипичном расположении органа клиническая картина аналогична выше описанной. Несколько отличаются проявления ретроцикального (локализация близко к правому мочеточнику, почке, печени) аппендицита. Боль приходится на область поясницы справа и боковой канал живота, не выражены признаки раздражения брюшины, возможны нарушения мочеиспускания. Симптом Образцова – боль при опускании прямой правой ноги – характерен для данного типа патологии.
Для хронической формы характерно медленное развитие, слабая выраженность проявлений, самопроизвольное разрешение заболевания (иногда).
Особенности симптоматики у детей
Основные симптомы соответствуют признакам, характерным и для иных возрастных групп: напряжение брюшной стенки, боль, симптом Блюмберга. У детей до 3-хлетнего возраста общие симптомы преобладают над местными:
- беспокойство или, наоборот, вялость;
- жидкий стул;
- тахикардия;
- рвота;
- температура до 40 градусов;
- боли в животе;
- отказ от еды и иные признаки интоксикации.
При пальпации отмечается:
- болезненность, проявляемая подтягиванием ноги, криком, отталкиванием руки;
- выявляемое на вдохе напряжение брюшной стенки;
- наличие реакции во сне.
Особенности симптоматики у беременных
Картина острого аппендицита у беременных стерта вследствие ряда изменений (анатомических, гормональных и пр.) в организме женщины. При этом симптомы заболевания в первой половине беременности могут маскироваться под токсикоз или, наоборот, последний может приводить к ошибочной диагностике аппендицита. В конце беременности боли, обусловленные воспалением аппендикса, могут напоминать родовые схватки. Возможно провоцирование преждевременных родов распространением процесса воспаления.
Для аппендицита у беременных характерны:
- стремление к ограничению активности;
- усиление болей в положении лежа на правом боку;
- зависимость локализации болей (смещение к подреберью) от срока беременности;
- постоянный характер болей.
ВАЖНО ОТЛИЧИТЬ ОТ
- поражениями желудка – гастритом, язвенной болезнью;
- почечной коликой;
- воспалением поджелудочной железы;
- воспалением и непроходимостью кишечника;
- гинекологическими патологиями (внематочной беременностью, аднекситом, разрывом капсулы яичника) и др.
ДИАГНОСТИКА аппендицита
- Клиническая симптоматика.
- Лабораторные аналитические методы.
- Вагинальное обследование.
- Ректальное обследование (у детей – бимануальная пальпация, одновременно с пальпацией через брюшную стенку).
- КТ.
- Лапароскопия.
- УЗИ.
ЛЕЧЕНИЕ аппендицита
Общие принципы лечения
Основной метод лечения аппендицита как острого, так и хронического (после достоверного установления диагноза) – аппендэктомия, хирургическое удаление органа. Существует два основных метода оперативного вмешательства:
- открытая (традиционная) аппендэктомия, выполняемая через разрез в нижней части живота;
- лапароскопическая аппендэктомия – удаление червеобразного отростка через небольшие проколы на брюшной стенке (без традиционного разреза).
Выбор метода определяется выраженностью патологии и индивидуальными особенностями пациента. Операция осуществляется под общим наркозом, иногда возможно использование местной анестезии. Швы снимаются, как правило, на 7-е сутки после операции.
Также дополнительно проводится профилактика гнойных осложнений с использованием антибиотиков, подавляющих размножение патогенной микрофлоры в бескислородной среде – метранидазола и цефалоспоринов (4-5 суток).
Лечение у беременных
Даже подозрение на аппендицит у беременной служит показанием к немедленной госпитализации. Лечение – экстренная аппендэктомия.
Лечение у детей
Из-за сложностей диагностики показана обязательная госпитализация детей с болями в животе до 3-хлетнего возраста или с повторными жалобами. Лечение – оперативное.
Послеоперационный период
Со вторых суток показана ходьба с постепенным увеличением расстояния для профилактики образования спаек и нормализации перистальтики кишечника. На протяжении месяца (или более, исходя из индивидуальных особенностей) после операции требуется исключить физические нагрузки.
Диета после аппендэктомии:
- В I сутки – вода без газа.
- II сутки – картофельное пюре, вареная тертая морковка или свекла, тертое яблоко.
- С третьих суток можно вводить паровые тефтели.
- На весь послеоперационный период – исключение жареного, копченого, маринованного, соленого, газообразующего.
Прогноз
Средняя послеоперационная летальность, чаще обусловленная развитием перитонита (воспаления брюшины), составляет 0,2-0,3% (в большинстве у лиц пожилого и детского возраста).
Острый аппендицит требует исключительно экстренной хирургической помощи. Облегчение симптомов хронического аппендицита возможно с помощью средств народной медицины:
- спиртового настоя полыни;
- настоя смеси листьев земляники, малины, травы тысячелистника;
- сырого имбиря или чеснока.
Перед приемом любых средств требуется консультация врача!
ПРИЧИНЫ И МЕХАНИЗМ РАЗВИТИЯ аппендицита
Существует несколько предположений о развитии аппендицита, однако, одной общепринятой нет.
Основные теории:
- генетическая;
- механическая (включающая теорию застоя) – закупорка просвета слепой кишки из-за застоя каловых масс, гиперплазии лимфоидных фолликулов, опухолей, наличия инородных тел и пр.;
- инфекционная – аппендицит является следствием первичной кишечной инфекции (таких заболеваний, как брюшной тиф, паразитарные инфекции и др.);
- алиментарная – приверженцы вегетарианства меньше подвержены аппендициту;
- аллергическая – местная аллергическая реакция провоцирует спазм стенки отростка, ослабляя барьерную функцию слизистой, способствуя проникновению патогенных микроорганизмов и нарушая кровоснабжение органа;
- сосудистая – причиной аппендицита являются системные васкулиты (воспалительные поражения стенок кровеносных сосудов);
- эндокринная – причиной служит увеличение выработки серотонина (медиатора воспаления) особыми клетками, в большом количестве присутствующими в слизистой аппендикса;
- кортико-висцеральная (нейротрофическая, ангионевротическая) – причиной считается дисфункция нервно-регуляторного аппарата червеобразного отростка;
- другие.
Большинство (до 60%) эпизодов острого аппендицита объясняется механической теорией. Воздействие указанных причин можно объяснить нарушением нормального питания аппендикса и барьерной функции его слизистой, приводящим к развитию в нем некротических и воспалительных процессов.
КАК ПРЕДОТВРАТИТЬ?
Поскольку достоверной причины заболевания не установлено, специфическая профилактика аппендицита отсутствует. Для предупреждения развития заболевания можно рекомендовать мероприятия общей профилактики запоров и заболеваний ЖКТ:
- соблюдение гигиены;
- рациональное питание (достаточное количество молочных и богатых клетчаткой продуктов);
- исключение переедания (особенно мясных продуктов).
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
- Местный (ограниченный) перитонит – локализованное воспаление брюшины.
- Аппендикулярный инфильтрат (у 2-3% больных) – конгломерат спаянных между собой воспаленных тканей слепой кишки, сальника, тонкой кишки, окружающих аппендикс, и самого отростка.
- Периаппендикулярный абсцесс – нагноение аппендикулярного инфильтрата.
- Общий (распространенный) перитонит (отмечается у 1% больных, при перфоративной форме заболевания вероятность развития перитонита возрастает в 10 раз).
- Пилефлебит (редкое, но опасное осложнение, у 3% больных с перфоративной формой) – септический (гнойный) тромбофлебит (воспаление с образованием тромба) ветвей воротной вены и ее основного ствола.
Термин «аппендицит» основан на сочетании названия червеобразного отростка (appendix vermiformis) и суффикса «-ит».
Долгое время считалось, что аппендикс является лишним органом. Однако согласно современным представлениям он выполняет 2 функции:
- «тренировка» иммунных клеток;
- формирование микрофлоры толстого кишечника.
Первые сведения об аппендиксе появились еще в XVI веке в работах Леонардо да Винчи и Андреаса Везалия. Первое документально подтвержденное удаление отростка было произведено в 1735 году королевским хирургом Клаудиусом Эмайандом в Лондоне.
Известно несколько случаев проведения врачом аппендэктомии самому себе:
- в 1961 году, Леонидом Рогозовым во время антарктической экспедиции;
- в 1976 Сергеем Пахомовым на атомной ракетной подлодке (награжден орденом Боевого Красного знамени).
Чаще всего заболеванию подвержены лица 20-40 лет, в большинстве своем – женщины (среди которых доля беременных составляет 2%). У детей аппендицит чаще встречается после 9 лет, особенно в интервале от 10 до 13 лет.