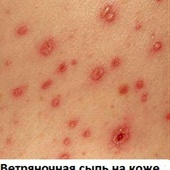
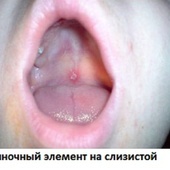
Инфекционное заболевание, для которого характерны везикулезная (в виде пузырьков) сыпь и лихорадка, поражающее исключительно людей и отличающееся высокой степенью заразности – ветряная оспа (варицелла, varicella, ветрянка).
ВИДЫ ветрянки
Тяжесть течения ветряной оспы бывает:
- тяжелой (или с выраженным поражением кожи, или с выраженными общеинтоксикационными проявлениями);
- средней;
- легкой.
Различают типичные ветряночные формы и атипичные (легкие или тяжелые, с высоким риском летального исхода). Последние делятся на:
- рудиментарную – с незначительными высыпаниями или вообще без сыпи;
- буллезную – появление помимо обычных плохо заживающих пузырьков с тонкими стенками и мутновато-желтым содержимым, сливание мелких пузырьков в один крупный;
- висцеральную (генерализованную), характеризующуюся тяжелым течением, поражением внутренних органов и высокой летальностью, которая развивается, как правило, у ослабленных лиц, проходящих терапию стероидными гормонами;
- геморрагическую (появление кровоизлияний на слизистых и коже, кровянистого содержимого в пузырьках, изъязвлений, кровотечений из носа, десен, ЖКТ), развивающуюся на фоне болезни Верльгофа, капилляротоксикоза);
- гангренозную (с образованием гнойных незаживающих язв, прогрессирующим некрозом, высокой вероятностью летального исхода), развивающуюся редко, преимущественно у детей, имеющих низкую реактивность организма.
Главный симптом заболевания – сыпь.
Сначала на коже образуются слегка зудящие красные пятнышки, превращающиеся в течение нескольких часов в папулы, а потом и в везикулы. Пузырьки имеют розовое основание и прозрачное содержимое. Далее содержимое мутнеет, везикулы лопаются, формируя корочки. Особенностью ветрянки является полиморфизм сыпи (одновременное присутствие каждого ее элемента). Как правило, сыпь распространяется с волосистой части головы, лица, туловища на все тело, включая слизистые влагалища, ротовой полости, конъюнктиву и пр. Элементы по 10-30 штук (общее число – до 500 штук) возникают толчкообразно, каждая волна сопровождается подъемом температуры и сменяется периодом затишья. Весь период высыпаний длится порядка 3-х – 5-ти дней. Зуд может иметь разную степень выраженности. Также в этом периоде возможно увеличение регионарных лимфоузлов. После прекращения высыпаний больной перестает быть заразным.
Типичная форма болезни характеризуется отсутствием значительного изменения состояния, периодическим повышением температуры в пределах 37-38°C, выраженностью полиморфизма сыпи, весьма редким развитием осложнений.
У некоторых больных присутствует продромальный период заболевания (между инкубационным и периодом высыпаний) длительностью в 1 день, для которого типичны подъем температуры (до 38⁰С), проходящая скарлатиноподобная сыпь, интоксикационные проявления.
Во время периода выздоровления (до 3-х недель) корочки отпадают, формируется пожизненный иммунитет.
Тяжелые формы заболевания возможны у некоторых категорий лиц, не имеющих иммунитета (послепрививочного или возникшего после перенесенной ранее болезни): взрослых, беременных, детей первых месяцев жизни, у матерей которых иммунитет к ветряной оспе отсутствует.
Специфика протекания заболевания в зависимости от возраста
I. Внутриутробное заражение:
- на 4-м месяце (2% эпизодов) приводит к патологиям кожи, центральной нервной системы, костей, задержке внутриутробного развития, недоразвитию конечностей и пр.;
- на 6-м месяце вызывает проявление симптомов опоясывающего лишая после рождения (относительно редко);
- от начала 9-го месяца и в течение 12 дней после рождения провоцирует тяжелое течение с поражением внутренних органов, развитием геморрагического синдрома, в половине всех случаев – летальностью.
II. Заражение незадолго до родов ранее привитой или переболевшей беременной характеризуется легкостью симптомов у новорожденного благодаря внутриутробному получению им материнских антител.
III. Заражение детей до 3-го месяца жизни встречается исключительно редко и проявляется следующими особенностями:
- продромальным периодом до 4-х суток с интоксикационной симптоматикой разной интенсивности;
- повышением температуры с возможными общемозговыми симптомами (судорожной готовностью, повышением внутричерепного давления и др.);
- обильными высыпаниями с затяжным (до 9 суток) характером данного периода;
- частым присоединением бактериальных осложнений.
IV. Заражение взрослых характеризуется развитием таких симптомов, как:
- выраженная интоксикация;
- появление сыпи на 2-й ‑ 3-й день заболевания, период высыпаний затяжного характера;
- бактериальные осложнения (особенно, пневмонии и пр.);
- значительный зуд.
ВАЖНО ОТЛИЧИТЬ ОТ
- опоясывающего герпеса;
- натуральной оспы;
- импетиго – кожной болезни, вызываемой стафилококками и стрептококками;
- полиморфной экссудативной эритемы – рецидивирующего заболевания с аутоиммунными нарушениями, провоцируемым вирусом герпеса;
- везикулезного риккетсиоза – острого инфекционного заболевания, вызываемого мелкими бактериями риккетсиями и проявляющейся лихорадкой и пятнистой сыпью.
ДИАГНОСТИКА ветрянки
- Осмотр и опрос пациента, выявление характера сыпи.
- Клинический анализ крови.
- Иммунологическое обследование (определяются циркулирующие иммунные комплексы, лимфоциты, активность макрофагов и др.)
- Вирусологическая диагностика (выделение из слущивающихся кожных элементов, пузырьков ветряночного возбудителя).
- РИФ (реакция иммунофлюоресценции) – экспресс-метод обнаружения вирусных антител.
- ИФА (иммуноферментный анализ) ‑ обнаружение специфических антител: иммуноглобулинов M (появляются в острой стадии заболевания) и G (определяются после выздоровления, свидетельствуя о наличии иммунитета) к вирусу ветрянки.
- ПЦР (полимеразная цепная реакция) – генетический метод, обнаружение вирусной ДНК.
ЛЕЧЕНИЕ ветрянки
Вызов врача на дом (при ухудшении состояния – скорой помощи).
- При высокой температуре – прием парацетамола.
Экстренное обращение к врачу показано при:
- появлении отделяемого зеленого или желтого цвета при вскрытии пузырьков;
- появлении кровяного содержимого в везикулах;
- длительном (свыше 5-ти суток) повышении температуры;
- длительном периоде высыпаний;
- прогрессировании ухудшения состояния;
- появлении признаков обезвоживания;
- развитии сонливости, спутанности сознания;
- возникновении судорог;
- нарушениях речи;
- болях в животе;
- интенсивных болях в спине, головных болях, онемении шеи;
- кровохарканье, затруднении дыхания, сильном кашле;
- цианозе;
- поражении глаз, болях в них.
- Выявление новых высыпаний, оценка состояния уже имеющихся, обработка их антисептиками (зеленкой (позволяет визуализировать наличие свежих элементов сыпи), растворами фуксина, мирамистина, хлоргексидина, промывание слизистых раствором фурацилина и др.).
- Холодные компрессы для облегчения зуда (без вытирания, с промакиванием мягким полотенцем).
- Стрижка ногтей, надевание варежек на время сна для предотвращения непроизвольного расчесывания.
- Прием антигистаминных препаратов (лоратадина, цитиризина и пр.) с целью облегчения зуда.
- Достаточное потребление жидкости.
- Противовирусная терапия (при тяжелом течении заболевания, детям группы риска) – ацикловир (с 2-х лет), ацикловир-мазь и др. Прием ацикловира эффективен, если лечение начато в первые 24 часа заболевания.
- Жаропонижающие средства – парацетамол (исключается аспирин, не рекомендуется ибупрофен).
- Антибактериальные средства (цефалоспорины 3-го поколения) – при бактериальных осложнениях.
- Внутривенное введение иммуноглобулинов (в тяжелых случаях).
Лечение ветрянки у беременных
Лечение ветрянки у беременных имеет ряд ограничений, что с учетом весьма негативного воздействия на плод самого заболевания (особенно в первом триместре и перед родами) предполагает ряд определенных действий.
- На этапе планирования беременности необходимо сдать кровь на антитела к вирусу ветрянки (VZV) и при отрицательном результате провести вакцинацию.
- При наличии в окружении беременной неболевших лиц необходимо им сделать прививку, а в случае появления высыпаний после вакцинации – изолировать от беременной.
- В ситуации контакта беременной, когда неизвестно, переносила ли она заболевание ранее, с больным ветрянкой также необходимо провести экстренный анализ. Если отсутствие антител достоверно установлено, то рекомендуется введение не позднее 72-х часов от момента контакта иммуноглобулина VZV.
- Исключительно в случае тяжелого течения заболевания беременной может применяться ацикловир.
- В остальных случаях терапия ветрянки при беременности проводится симптоматически – посредством приема жаропонижающих, каламиновых примочек, ванн и/или холодных компрессов для облегчения зуда, обильного питья.
Ветрянка при беременности не является показанием для ее прерывания, но обезопасить от этого заболевания себя и будущего ребенка – важная задача каждой ответственной матери!
Лечение ветрянки у детей
В большинстве случаев заболевание ветрянкой у детей протекает легче, чем у взрослых, и при иммунокомпетентности ребенка и отсутствии осложнений требует исключительно симптоматической терапии:
- для облегчения зуда – прохладных компрессов, смазывания антисептическими (не обязательно зеленкой!) или противозудными препаратами, ванн;
- жаропонижающих средств на основе парацетамола, ибупрофен – не рекомендуется именно при этом заболевании, а ацетилсалициловая кислота – категорически запрещена(!) из-за значительного риска смертельноопасной патологии, синдрома Рейе;
- обильного питья;
- антигистаминных препаратов – после обязательной консультации с врачом;
- для предотвращения расчесывания элементов сыпи у малышей – ношения специальных рукавичек, обрезания ногтей.
При тяжелом течении заболевания рекомендован прием ацикловира (только для детей старше 2-хлетнего возраста и при начале терапии в первые сутки заболевания).
При заболевании ветрянкой детей с иммунодефицитными состояниями показано введение иммуноглобулина.
Антибиотики детям при ветрянке назначаются исключительно в случае присоединения бактериальной инфекции.
КАТЕГОРИЧЕСКИ НЕ РЕКОМЕНДУЕТСЯ
- вскрывать, расчесывать пузырьки;
- принимать аспирин (ацетилсалициловую кислоту), особенно детям из-за высочайшего риска развития синдрома Рея (и так повышенного для данного заболевания);
- принимать ибупрофен (из-за возможного способствования поражениям кожи, печени, мягких тканей);
- полностью избегать купания;
- перегреваться (перегрев способствует усилению зуда).
- Промывание пораженных участков раствором соды.
- Ванны из травяных отваров (ромашки, чистотела, календулы).
- Протирание мест после отпадения корочек подсолнечным маслом, маслом чайного дерева.
- Питье сока лимона с медом.
- Питье отвара смеси цветков ромашки, календулы, базилика, мелиссы.
- Прием внутрь, наружно, в виде ванн такого средства, как раствор мумиё.
Перед применением указанных методов следует проконсультироваться с врачом из-за риска развития аллергических осложнений, а также на предмет индивидуальных противопоказаний.
ПРИЧИНЫ И МЕХАНИЗМ РАЗВИТИЯ ветрянки
Ветрянка вызывается возбудителем Varicella-Zoster (Varicella-herpes zoster), относящимся к герпесным вирусам 3-го типа. Структура самого вируса, а именно наличие липидной оболочки, обуславливает его присутствие в организме на протяжении всей жизни человека. Возбудитель довольно неустойчив во внешней среде, чувствителен к УФ, дезинфицирующим агентам, высоким (низким) значениям температур и пр. Значительная летучесть (способность преодолевать расстояния до 20 м, через этажные перекрытия и по вентиляционным шахтам) вируса объясняет необычайную восприимчивость к нему лиц, не имеющих соответствующего иммунитета.
Источник заражения – человек, болеющий опоясывающим лишаем или ветрянкой (за сутки до возникновения первых признаков и на протяжении порядка 5 суток от момента начала формирования сыпных элементов).
Болезнь передается воздушно-капельным путем, контактным (через слюну, везикулярное содержимое и пр.), трансплацентарным (от матери ребенку при беременности).
От момента внедрения вируса до первых проявлений (инкубационный период) проходит от 11-ти до 23-х дней.
Проникнув через слизистые оболочки дыхательных путей, ветряночный возбудитель попадает в кровь и лимфатическую систему, разносясь к местам кожной локализации, провоцируя в них отек и образование везикул (пузырьков). Размножение вируса и аллергическая реакция на него организма сопровождаются ростом температуры и иными общими проявлениями.
Иммунитет после перенесенной инфекции – пожизненный. Вирус остается в организме, являясь источником (при благоприятствующих условиях) обострения инфекции, приводя к развитию опоясывающего герпеса, также называемого опоясывающим лишаем.
КАК ПРЕДОТВРАТИТЬ?
Прививаться вакциной, содержащей ослабленный ветряночный вирус. Вакцинация в 98% случаев защищает от развития заболевания и в 100% - от развития тяжелых осложнений. Формирование постпрививочного иммунитета также исключает риск возникновения опоясывающего герпеса (в отличие от иммунитета, как результата перенесенного заболевания). Если после прививки появляются симптомы ветрянки – единичные высыпания (крайне редко), следует исключить контакт вакцинированного с беременными (особенно в 1-м триместре).
- Лицам из групп риска вводить иммуноглобулин в случае контакта с больным ветрянкой.
- Изолировать больного от начала высыпаний на срок до 5-ти – 7-ми суток, обеспечив регулярную влажную уборку, проветривание. Неиммунизированные лица изолируются на 21 день, считая от момента контакта с заболевшим.
Группы риска
- Беременные, ранее не болевшие и не привитые.
- Новорожденные, матери которых заболели в срок от 5-ти суток до родов или на протяжении 2-х суток после.
- Недоношенные дети с весом при рождении менее 1 кг.
- Лица с ослабленным иммунитетом (онкологические больные, проходящие лечение стероидами, ВИЧ-инфицированные и пр.)
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
У каждого 20-го, больного ветрянкой, присутствует риск возникновения осложнений, таких как:
- кожные гнойные поражения (флегмоны, фурункулы, абсцессы,), как правило, спровоцированные расчесыванием пузырьков;
- пневмония (специфическая особенность ветрянки у взрослых);
- энцефалиты (отличаются поздним развитием, не зависят от тяжести протекания болезни и, как правило, обратимы);
- сепсис (заражение крови);
- стоматиты, гингивиты;
- кератиты – воспаления роговицы глаза;
- артрит – воспаление суставов;
- миокардит (поражение миокарда – сердечной мышцы);
- почечные поражения (редкие осложнения);
- гепатит;
- синдром Рея (Рейе) – жизнеугрожающее состояние, преимущественно у детей, с поражением мозга и печени;
- развитие геморрагической формы заболевания;
- развитие гангренозной формы ветрянки и пр.
Тяжелые осложнения (геморрагическая, гангренозная формы и др.) развиваются на фоне иммунодефицита, приема гормонов.
Особую опасность заболевание представляет для беременных из-за риска развития выкидыша, негативного воздействия на плод, возникновения тяжелых форм болезни у новорожденных.
Заболевание известно с древних времен, хотя как самостоятельную патологию его стали различать с натуральной оспой только в конце XVIII века (Фогель). В 1940 г. был впервые выделен ветряночный вирус, позднее была доказана идентичность возбудителей опоясывающего герпеса и ветрянки.
Заражение возможно даже при кратковременном контакте с больным. Чаще всего болеют дети до 10 лет, причем до полугода, как правило, малыши не заболевают благодаря материнским антителам. Эпидемии ветряной оспы случаются примерно раз в 5 лет. Пик заболеваемости приходится на осенне-зимний период.
Иммунитет после перенесенной ветрянки формируется на всю жизнь, но в редких случаях (до 3%) возможно повторное заражение.