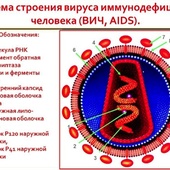
Название «ВИЧ-инфекция» носит заболевание, которое характеризуется медленным прогрессивным течением, обусловленное поражением иммунных клеток вирусом иммунодефицита человека (ВИЧ, в англоязычном варианте ‑ HIV). Терминальной (конечной) стадией развития инфекции является синдром приобретенного иммунодефицита (аббревиатура ‑ СПИД).
ИНТЕРЕСНЫЙ ФАКТ
Известно, практически с самого начала эпидемии, что часть людей, около одного на тысячу-десять тысяч, обладает некоторой устойчивостью к ВИЧ-инфекции. Установление механизма такой устойчивости явится прорывом в возможностях лечения заболевания и его предотвращения, например, с помощью вакцинации. К сожалению, подвижек в решении данного вопроса очень мало. Существует 3 гипотезы, предполагающих: Наиболее перспективна для практического применения последняя гипотеза, и уже существуют исследования, косвенно подтверждающие ее состоятельность. Так, например, было показано, что проститутки, систематически подвергающиеся риску инфицирования, остаются устойчивыми к заболеванию на протяжении длительного времени до перерыва в несколько месяцев, после чего при возобновлении контактов они быстро заражаются ВИЧ.
ВИДЫ вич
Существует несколько подходов к классификации заболевания. На территории государств СНГ общепринята классификация В.И. Покровского, согласно которой выделяются стадии:
- 4-я ‑ терминальная;
- 3-я ‑ вторичных заболеваний;
- 2-я ‑ первичных проявлений;
- 1-я ‑ инкубации.
Стадия первичных проявлений подразделяется на:
- острую лихорадочную (А);
- бессимптомную (Б);
- лимфоаденопатию генерализованную персистирующую (В).
Вторичных заболеваний стадия:
- А ‑ протекает со снижением массы тела на 10%, поверхностными кожными поражениями, вызванными бактериями, грибками или вирусами, рецидивирующими синуситами, фарингитами, опоясывающим герпесом;
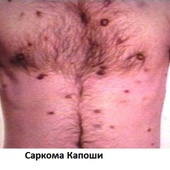
- Б ‑ протекает с прогрессированием массопотери свыше 10%, длительной лихорадкой, упорной диареей, выраженными поражениями слизистых и кожи или стойкими поражениями внутренних органов, рецидивами опоясывающего герпеса, возникновением локально саркомы Капоши;
- В ‑ протекает с генерализованными патологиями, пневмоцистной пневмонией, внелегочным туберкулезом, поражениями ЦНС, распространенной саркомой Капоши.
Также 4 стадии выделяются и согласно ВОЗовской классификации:
- I – бессимптомная, генерализованная лимфоаденопатия;
- II – ранняя, слабовыраженная;
- III – промежуточная;
- IV - поздняя, собственно СПИД, характеризующаяся выраженной клиникой.
Клиническая стадия развития заболевания определяет ее симптоматические проявления.
На протяжении инкубационного периода (который относительно ВИЧ-инфекции принято определять, как временной промежуток от момента инфицирования до выявления антител в крови, что составляет порядка 3-х недель – 3-х месяцев) клинические признаки отсутствуют. При этом на данном этапе очень высок риск передачи инфекции здоровому человеку.
В продромальном периоде предвестники болезни также могут не определяться, но может развиваться острая лихорадочная стадия, длящаяся от одной недели до нескольких, при которой отмечаются:
- гриппоподобные симптомы;
- повышение температуры;
- воспаление лимфатических узлов;
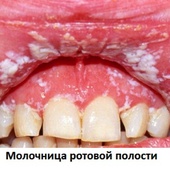
- поражения слизистых и кожи, например, крапивница, стоматит (молочница ротовой полости).
У трети, а то и половины всех больных по разным статистическим данным рассматриваемая стадия отсутствует.
Далее наступает бессимптомная фаза. Однако, примерно у каждого десятого ВИЧ-инфицированного, возможно молниеносное течение заболевания с резко выраженным ухудшением самочувствия. Латентный (скрытый) период составляет от 5-ти до 10-ти лет и проявляется у части больных только устойчивой лимфоаденопатией (увеличением размеров лимфоузлов). На протяжении данного этапа происходит снижение числа Т-лимфоцитов и, когда их число достигает значения 200/мкл, наступает следующая стадия ‑ преСПИД.
Присутствие признаков угнетения иммунитета (рецидивирующих герпесных, грибковых и других заболеваний) свидетельствует о вступлении заболевания в стадию преСПИДа, длительность которой составляет порядка 1-го ‑ 2-х лет. Иногда используют понятие «СПИД - ассоциированный симптомокомплекс».
Терминальная стадия, СПИД, длится порядка 1-го – 2-х лет, сопровождаясь развитием соответствующих осложнений.
Симптомы инфекции у женщин зачастую также включают нарушения менструального цикла, развитие разнообразных гинекологических патологий.
У беременных ВИЧ-инфицированных в отсутствие тяжелой формы болезни риска неблагоприятного исхода беременности, а также прогрессирования самой болезни не наблюдается.
У детей, которые были заражены ВИЧ матерью на протяжении беременности или при родах, развитие патологии иногда осуществляется быстрее, а отсутствие соответствующей терапии может привести к возникновению серьезных заболеваний уже в первые годы жизни. Кроме того, такие дети несколько медленнее развиваются, у них позже наступает половое созревание, хотя в общем случае они имеют нормальное развитие.
ВАЖНО ОТЛИЧИТЬ ОТ
- вторичных иммунодефицитов, обусловленные не ВИЧ-инфекцией, а спровоцированные, например, воздействием радиационного излучения, приемом цитостатиков и пр.;
- врожденных (первичных) иммунодефицитных состоянияй, проявляющихся артритами, рецидивирующими инфекциями бактериальной природы, пневмониями, менингитами;
- врожденных инфекций – герпесной или цитомегаловирусной инфекцией, токсоплазмозом и пр.;
- инфекционного мононуклеоза, гриппа, аденовирусной инфекции и других заболеваний (в остром лихорадочном периоде);
- красной волчанки;
- краснухи;
- сифилиса;
- лейкоза и пр.
ДИАГНОСТИКА вич
Основным методом диагностики заболевания является определение присутствия в крови антител к ВИЧ. Такие антитела не определяются, хотя и вырабатываются, в инкубационном периоде, что означает необходимость проведения анализа не ранее, чем спустя 3 недели от возможного момента заражения. Спустя еще примерно полтора месяца проводится повторное тестирование.
Для того, чтобы свести к минимуму возможность получения ложноположительного результата используют определенную последовательность:
- осуществляется ИФА – иммуноферментный анализ;
- в случае положительного результата на предыдущем этапе используется ИБ – иммуноблот;
- если результат ИБ вызывает сомнения – прибегают к ПЦР диагностике, методике полимеразной цепной реакции, которая позволяет определять присутствие в крови РНК вируса.
Для отслеживания развития заболевания проводится регулярный подсчет числа CD 4+ лимфоцитов в крови больного.
Диагностика инфекции у новорожденных имеет некоторые особенности. У таких детей в крови определяются материнские антитела вплоть до года ‑ года и трех месяцев. Поэтому основным сигналом об отсутствии заболевания является отрицательный результат, полученный методом ПЦР двукратно – в возрасте 1-го – 4-х месяцев и после 4-го месяца жизни.
Для беременных, зараженных ВИЧ, показаны следующие обследования:
- физикальное исследование;
- анамнез, включающий все варианты проводимого лечения;
- регулярное определение вирусной нагрузки (уровня РНК вируса);
- подсчет CD 4+ лимфоцитов – определяется относительное и абсолютное их содержание;
- общий анализ крови;
- определение числа тромбоцитов;
- анализы на ИППП, гепатиты B и C, токсоплазмоз, цитомегаловирус;
- туберкулиновая проба;
- цитологическое исследование шейки матки.
ЛЕЧЕНИЕ вич
Лекарственных препаратов способных полностью излечить ВИЧ-инфекцию на сегодняшний день не существует. Поэтому основным направлением терапии является замедление развития заболевания посредством специальных препаратов – антиретровирусных средств, а также предупреждение и лечение оппортунистических инфекций.
В зависимости от стадии заболевания, состояния пациента, побочных действий лекарств врач выбирает конкретный антиретровирусный препарат или их комбинацию (как правило, из трех медикаментов), которые он прописывает индивидуально.
В сочетании с антиретровирусными средствами на поздних стадиях болезни иногда применяется ингибитор ВИЧ-протеазы ‑ саквинавир.
Лечение у детей, в отличие от взрослых, начинает проводиться при иных показателях снижения иммунитета:
- до года ‑ при 750 клеток/мл;
- до пяти лет ‑ 500 клеток/мл;
- после шести лет – при 200 клеток/мл, как и у взрослых.
Терапия ВИЧ-инфекции у детей ограничена меньшим количеством доступных медикаментозных средств, дозировка которых рассчитывается исходя из веса ребенка, а комбинационное лечение включает 4 препарата. Побочное действие лекарств детьми переносится легче, нежели взрослыми.
У беременных для снижения вероятности заражения плода, применяются средства на основе зидовудин, а в том числе и непосредственно во время родов. При необходимости (значительном риске заражения) могут добавляться дополнительные препараты. Фактически, терапия направлена на лечение непосредственно самой инфекции, с одной стороны, и профилактику передачи ВИЧ плоду с другой. Вопрос о прерывании беременности рассматривается с позиций соотнесения риска для жизни матери и тератогенного эффекта лекарств для плода и на ранних стадиях иногда решается в пользу первой. Очень важно при беременности своевременно выявлять и лечить вторичные заболевания, проводить их профилактику.
Лечение оппортунистических инфекций, опухолевых процессов осуществляется соответствующими противогрибковыми, противовирусными, противомикробными, противоопухолевыми препаратами.
Важную роль в лечении заболевания играет психотерапевтическая помощь.
Основным методом лечения является прием антиретровирусных препаратов. Тем не менее, после консультации с лечащим врачом, дополнительно можно применять некоторые средства народной медицины:
- отвары трав – зверобоя, солодки;
- настойки календулы, корня солодки;
- квас из банановой кожуры;
- водный раствор прополиса;
- гирудотерапию – лечение пиявками.
ПРИЧИНЫ И МЕХАНИЗМ РАЗВИТИЯ вич
Вирус иммунодефицита человека – представитель семейства ретровирусов, относящийся к лентивирусам (вирусам с медленным развитием). Отличительной особенностью заболеваний, вызванных такими вирусами, служит наличие продолжительного инкубационного периода.
Сейчас установлены четыре разновидности вируса, обозначаемые сочетанием буквенной аббревиатуры и соответствующей цифры. ВИЧ-3 (также обозначается, как ВИЧ-1 подтип O), как и ВИЧ-4, распространен незначительно, и не имеет особой эпидемиологической значимости. Специфическими особенностями ВИЧ-2 являются меньшая патогенность, вероятность передачи и более длительное течение в сравнении с ВИЧ-1.
ВИЧ-2 преимущественно встречается на территории Западной Африки. Поэтому при упоминании эпидемии ВИЧ-инфекции, обычно, подразумевают заболевание, вызванное именно ВИЧ-1. Иногда при этом отмечается подтип вируса, обозначаемый буквой латинского алфавита от A до H (например, ВИЧ-1 подтип B и пр.).
В качестве источника инфекции выступает зараженный человек.
Вирусные частицы определяются во многих биологических жидкостях инфицированного организма ‑ крови, сперме, грудном молоке, спинномозговой жидкости (ликворе), выделениях из цервикального канала и влагалища. При этом в слюне, слезах, поте, моче, кале количество вируса очень мало и не способно привести к заражению, за исключением ситуаций, когда в перечисленных объектах присутствует кровь.
Как возможно это заражение
В качестве источника инфекции выступает зараженный человек. Вирусные частицы определяются во многих биологических жидкостях инфицированного организма – крови, сперме, грудном молоке, спинномозговой жидкости (ликворе), выделениях из цервикального канала и влагалища. При этом в слюне, слезах, поте, моче, кале количество вируса очень мало и не способно привести к заражению, за исключением ситуаций, когда в перечисленных объектах присутствует и кровь.
Вне организма вирус весьма нестоек, а при значении температуры 560C погибает фактически мгновенно.
Как передается и как не передается ВИЧ-инфекция
Передача инфекции, вызванной ВИЧ, может осуществляться следующим образом:
- через кровь – при переливании, использовании косметологического или медицинского инструментария с недостаточной предварительной обработкой и пр.;
- трансплацентарно – ребенку от матери на протяжении беременности;
- через грудное молоко при кормлении ребенка;
- при половом контакте (в случае гомосексуальных отношений у пассивного партнера риск заражения выше).
При этом половой путь передачи не является основным в механизме инфицирования. Так, согласно статистическим данным, заражение при ежедневном контакте с инфицированным ВИЧ половым партнером наступает только спустя 3 года. Снижение частоты контактов до одного раза в неделю еще больше уменьшает вероятность заболевания – до 20 лет.
Вероятность передачи вируса напрямую зависит от его концентрации в крови инфицированного. Так, например, прием антиретровирусных препаратов ВИЧ-положительными матерями снижает вероятность заражения ребенка с 30-50% до 1-2%.
Инфекция не может передаваться через:
- поцелуи;
- рукопожатия, объятия;
- укусы кровососущих и иных насекомых (комаров и др.);
- воздух;
- личные и бытовые предметы (посуду, одежду, обувь и др.);
- продукты питания и питьевую воду;
- общее пользование бассейном, санузлом и т. д.
После того, как вирус попал в организм, он атакует клетки, содержащие специфическую молекулу СD4-рецептора. Такой рецептор, в основном, присутствует у клеток иммунной системы ‑ Т-лимфоцитов, макрофагов, клеток микроглии (определенных клеток нервной системы). Проникнув в клетку, вирус вынуждает ее продуцировать элементы, собирающиеся наподобие конструктора в новые вирусные частицы, сама же клетка в результате разрушается и погибает.
Уменьшение, обусловленное подобным процессом, числа иммунных клеток подавляет защитную функцию организма, развивается вторичный иммунодефицит. Подобный механизм является одним из множества разнообразных, не до конца установленных, путей патогенеза заболевания.
КАК ПРЕДОТВРАТИТЬ?
- Избегать случайных половых связей.
- Пользоваться презервативом.
- Проводить регулярное тестирование на ВИЧ партнеров заболевшего.
- Провести обрезание крайней плоти, что позволит снизить риск инфицирования почти на 60% при гетеросексуальном контакте.
- Профилактически принимать антиретровирусные препараты.
- Использовать исключительно стерильное оборудование для инъекций.
- Исключить грудное вскармливание детей инфицированными женщинами.
При наличии ВИЧ-инфицирования проводится профилактика оппортунистических инфекций:
- противотуберкулезными препаратами на протяжении года при наличии показаний;
- бисептолом пневмоцистной пневмонии при снижении CD 4+ лимфоцитов до 200/мкл и ниже, длительном повышении температуры с неуточненной причиной.
! Детям с ВИЧ-инфекцией нельзя проводить прививки живыми вакцинами (БЦЖ, от полиомиелита, последняя заменяется неживой инактивированной). В то же время вакцинация от таких заболеваний, как паротит, корь, краснуха – жизненно необходима.
ВОЗМОЖНЫЕ ОСЛОЖНЕНИЯ
Осложнения ВИЧ-инфекции связаны с развитием на ее конечной (терминальной) стадии оппортунистических (не вызывающих заболевания при нормальном функционировании иммунитета) инфекций. Часть таких патологий может развиваться исключительно при инфицировании ВИЧ, а часть – приобретать необычно тяжелое, жизнеугрожающее течение. Подобные процессы включают:
- тяжелое течение гриппозной инфекции;
- пневмонии, пневмоцистную, бактериальную, например, вызванную легионеллой;
- грибковые поражения – кандидоз и пр.;
- заболевания, спровоцированные герпесными вирусами;
- туберкулез;
- лимфомы;
- злокачественные новообразования;
- саркому Капоши, представляющую собой злокачественные множественные образования кожи и являющуюся самым распространенным онкозаболеванием среди ВИЧ-инфицированных.
В настоящее время распространенность заболевания носит пандемический характер, поразив практически все страны земного шара. Каждый день в мире заражается примерно 8500 людей. На начало 2012 года было зарегистрировано около 34 миллионов людей, живущих с ВИЧ-инфекцией.
В 1981 году были опубликованы данные о выявлении у гомосексуалистов ранее здоровых эпизодов саркомы Капоши и пневмоцистной пневмонии, а чуть позже ‑ у лиц, которые перенесли переливание крови и инъекционных наркоманов.
Диагноз СПИД впервые был определен в 1982 году, а уже через год был выделен вирус иммунодефицита человека, еще спустя год – установлена причинно-следственная связь между этим вирусом и болезнью. Первый случай ВИЧ-инфицирования в России был выявлен в 1987 году.
При изучении распространения заболеваемости ВИЧ-инфекцией было установлено ее максимальное присутствие в странах Центральной Африки. Одновременно в этом же регионе из крови человекообразных обезьян был выделен вирус, характерной особенностью которого явилась способность провоцировать развитие СПИДа у людей. Было предположено, что передача человеку вируса могла происходить при разделке туш животных или укусе. Повышение миграционной активности населения в ХХ веке, вероятно, обусловило распространение инфекции по всему миру.